17 May Degeneración Lamelar Isquémica del Quinto Metatarsiano

¿Qué le pasa a mi Quinto Metatarsiano?.
Este paciente de 74 años con diabetes mellitus no insulinodependiente, anticoagulado con Sintron, HTA, marcapasos, insuficiencia respiratoria crónica y By-pass, presenta dolor elevado en la zona plantar de la cabeza del 5° metatarsiano que le impide caminar.
Refiere que le pincha como un clavo desde hace muchos años. Además, se observa edema local leve. Hay un mínimo callo plantar y no hay un excesivo juanete de sastre.
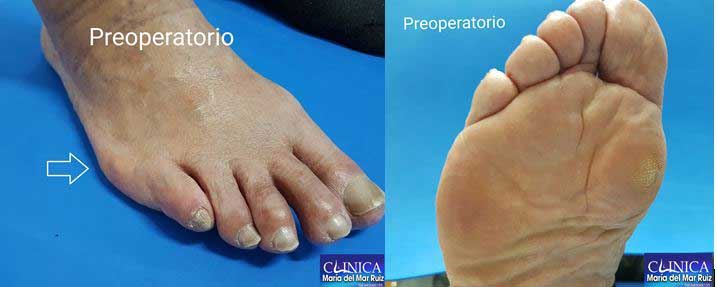
Fotografías clínicas que muestran el aspecto del 5º metatarsiano.
En la radiografía simple en carga, se aprecia zona de osteólisis y calificación de las arterias pedia, tibial e interdigitales.
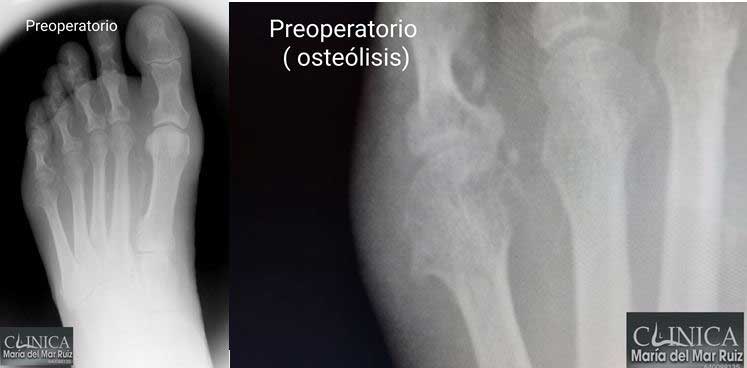
Radiografías donde podemos apreciar la calcificación de las arterias y un detalle de la ostólisis de la cabeza del metatarsiano.
Le realizo una exploración con el ecógrafo, visualizando una zona de esclerosis de la cortical, con sacabocados y destrucción ósea, y se aprecia una irregularidad en el cartílago articular de la cabeza del 5º metatarsiano.
El paciente no puede calzarse con normalidad, ya que sufre mucho dolor, incluso durmiendo, por lo que se decide realizar una exéresis y enviar a anatomía patológica para analizarlo. Realizo cirugía, con anestesia local, exéresis de la cabeza metatarsal para enviarla a anatomía patológica, la cual dio un proceso isquémico de la misma.
El posoperatorio transcurre con normalidad, desapareciendo el dolor al paciente.
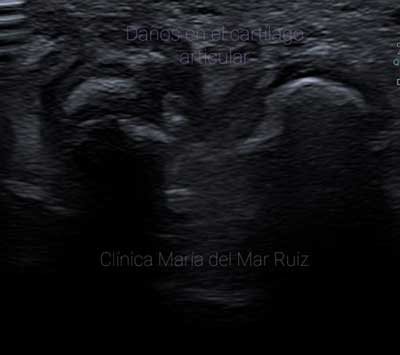
Imágenes de ecografía mostrando los osteofitos y la destrucción del cartílago articular.
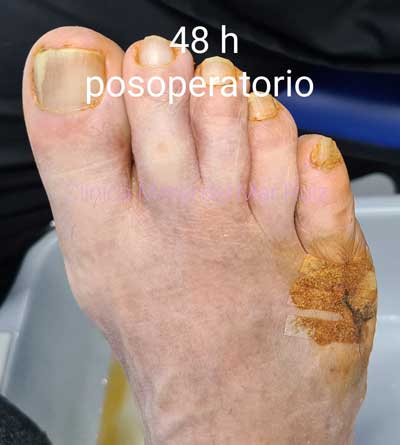
Imagen del posoperatorio: cicatrización normal y desaparición del dolor.
Ante cualquier cirugía, además de valorar el riesgo-beneficio para el paciente, es muy importante estudiar cómo vamos a realizar el abordaje, y dedicar tiempo al diseño de la incisión más adecuada. En este caso, se diseñó una incisión dorsal para evitar el apoyo en la zona de la incisión.
Diagnóstico de la Degeneración Lamelar Isquémica del Quinto Metatarsiano.
DESCRIPCIÓN MACROSCÓPICA
Fragmento irregular blanquecino de 2 x 1’7 cm. Inclusión parcial. A1
BIOPSIA DE CABEZA DE 5ºMETATARSIANO: FRAGMENTO OSEO COMPUESTO POR CORTICAL Y TRABECULAR CON AREA DE DEGENERACION LAMELAR DE ASPECTO ISQUÉMICO/VASCULAR. NO SE EVIDENCIA NEOPLASIA.
Diagnóstico de la Degeneración Lamelar Isquémica del Quinto Metatarsiano.
Aunque se trate de una lesión benigna, en su evolución clínica pueden aparecer complicaciones como isquemia, edema de la zona, problemas de cicatrización, infección, etc., por lo que se recomienda seguimiento de la lesión.
El proceso de isquemia ha producido una destrucción de la cabeza del 5º metatarsiano, que posiblemente, debido a la pluripatología del paciente con diabetes, isquemia, cardiopatía, anticoagulado, insuficiencia respiratoria, etc., pueda desencadenar una isquemia y complicar la viabilidad del pie.
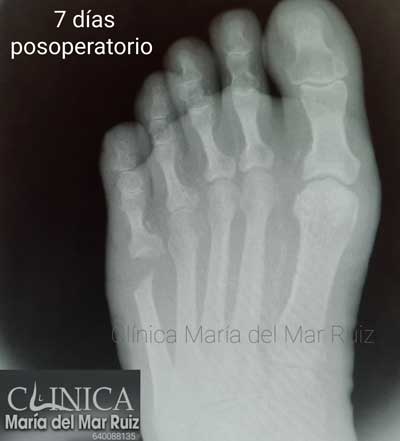
Radiografía posoperatoria en la que vemos la resección oblicua de la cabeza del 5º metatarsaino.
La cirugía realizada por el podólogo, con anestesia local y sin necesidad de suspender ningún medicamento minimiza los riesgos de la cirugía. En este caso no se suspendió el Sintron, simplemente se extremaron las precauciones posquirúrgicas y la cirugía se realizó bajo una pequeña isquemia. La resección se realizó oblícua para no producir roces con el calzado.
La evolución postquirúrgica es muy buena, resolviéndose el problema del paciente que se muestra muy contento con el resultado.
El paciente sigue con revisiones periódicas, en las que se le realizan ecografías y radiografías, con la finalidad de valorar si existe alguna complicación y poder resolverla a tiempo, ya que es un paciente de riesgo elevado.
Dos años posteriores a la cirugía el paciente se encuentra sin síntomas, realizando su vida normal.