El término hallux rigidus describe un trastorno doloroso de la articulación metatarsofalángica del dedo gordo del pie, caracterizado por un movimiento limitado (sobre todo la flexión dorsal) y una formación proliferativa de hueso periarticular. Otros términos que pueden definir en distintos grados está patología son hallux limitus, juanete dorsal, primer dedo doloroso, hallux malleus y primer metatarsiano dorsiflexionado. Es la afección artrítica más común del pie y la segunda más común con respecto al hallux valgus.
Los términos de hallux rigidus y hallux limitus se usan de forma intercambiable, aunque el hallux limitus se distingue por una reducción en la flexión dorsal con unas características específicas. En el hallux limitus tenemos un límite funcional, que es una patología caracterizada por la dificultad que presenta a la dorsiflexión en carga, la articulación metatarsofalángica del primer dedo del pie, es decir, la falta de movimiento hacia arriba del dedo gordo del pie con el peso del cuerpo sobre el metatarsiano. El hallux limitus funcional se caracteriza por no alcanzar los 20 grados de flexión dorsal en apoyo, mientras que en descarga la flexión dorsal puede ser de 65 a 75 grados. Cuando la flexión dorsal no llega a los 65 o 75 grados en descarga se trata de un hallux limitus real o estructurado, y se corresponde ya con un avance en la degeneración del cartílago articular.
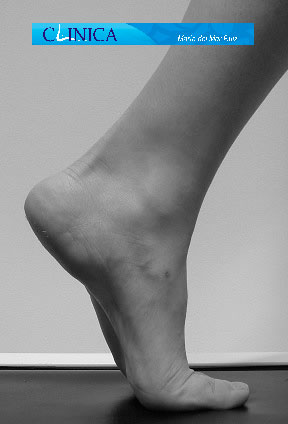
Flexión dorsal normal del dedo gordo durante la marcha
En el hallux rigidus se distinguen distintos grados y está afectada la articulación, aunque antes de pasar a un hallux rigidus se ha pasado primero por un hallux limitus funcional, y después por un hallux limitus estructurado.
En cuanto a la incidencia del hallux rigidus, se puede presentar en la adolescencia y en el adulto. En los adolescentes el hallux rigidus se presenta como una deformidad primaria, mientras que en los adultos se tratan de una deformidad secundaria debida al desarrollo de una artritis degenerativa. Las mujeres están más afectadas que los hombres, y la afección normalmente se desarrolla en los adultos entre los 30 y 60 años.
¿Qué síntomas tienen el hallux rigidus y limitus?
En el hallux limitus funcional existe un dolor intermitente en la articulación metatarsofalángica, incongruencia del espacio articular y ligera deformación de los sesamoideos. El progresivo avance de esta alteración funcional dará lugar al hallux rigidus, donde no se llega a los 10 grados de flexión dorsal de la articulación, con desaparición del espacio articular, formación de osteofitos y deformidad de los sesamoideos.
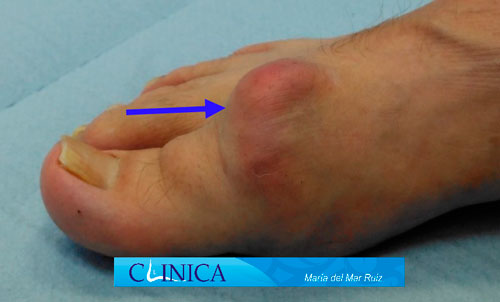
La mayoría de los pacientes se queja de sentir dolor en la articulación del dedo gordo mientras realizan actividades, en especial cuando dan el primer paso para caminar. Otras personas tienen hinchazón y rigidez en torno a la articulación del dedo gordo del pie o incapacidad para doblar el dedo hacia arriba o abajo. Se puede desarrollar un bulto, como un juanete o un espolón óseo, encima de la articulación del dedo gordo y esto puede empeorar con el roce contra el interior del calzado. Suele aparecer una hiperqueratosis (callos) en la zona medial del primer dedo por las alteraciones biomecánicas que se producen.
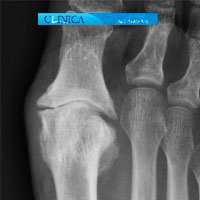
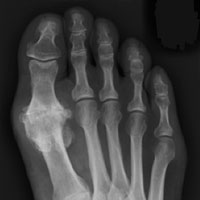
La artrosis de la 1ª AMF se ve clínica y radiográficamente
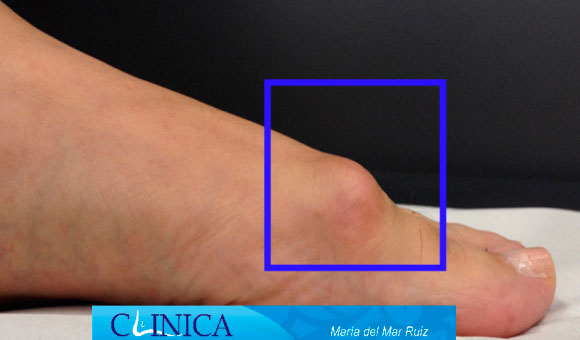
El signo clínico y la observación más evidente en la exploración es una restricción de la flexión dorsal del dedo gordo acompañado de dolor, tumefacción y sinovitis de la articulación metatarsofalángica. El paciente tiene dolor y rigidez al caminar. A medida que el proceso degenerativo progresa surge la proliferación de osteofitos en la cara dorsal y dorso lateral de la cabeza del primer metatarsiano, lo que crea un saliente óseo prominente contra el que choca la falange proximal al caminar. Es rara la coincidencia de un hallux rigidus con un juanete, aunque en hallux valgus avanzados se produce una artrosis de esta articulación metatarsofalángica.
Con el paso del tiempo y la formación de osteofitos, el aumento de volumen alrededor de la articulación metatarsofalángica provoca dolor con un calzado estrecho. Sin embargo, el espacio articular suele permanecer razonablemente conservado a pesar de su aspecto estrecho en la proyección AP de las radiografías. Conforme va avanzando en estadíos la deformidad puede producir una anquilosis ósea casi completa.
¿Cuáles son las causas del hallux limitus y hallux rigidus?
Existen variedad de causas que predisponen a la formación del hallux limitus y posteriormente al hallux rigidus. Una de las más frecuentes son los traumatismos que pueden ocurrir aisladamente en forma de fractura intraarticular o por aplastamiento, o microtraumatismos repetitivos a lo largo del tiempo. En algunos casos existe un defecto osteocondral, que puede verificarse en la radiografía con la resonancia magnética.
Algunas enfermedades sistémicas como la gota o enfermedades reumáticas pueden producir la artrosis de la primera articulación metatarsofalángica.
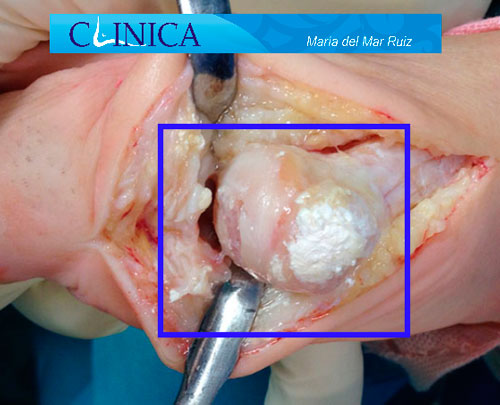
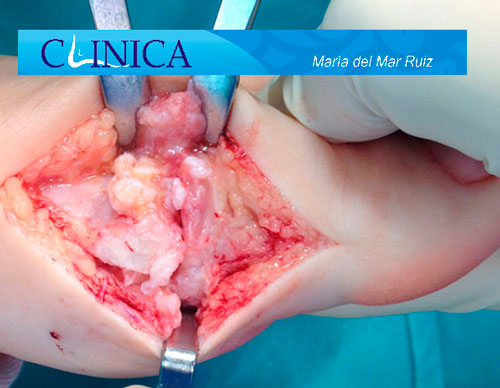
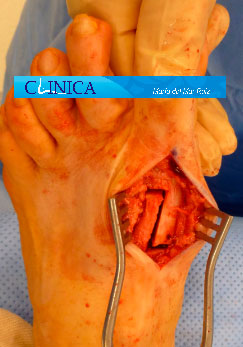
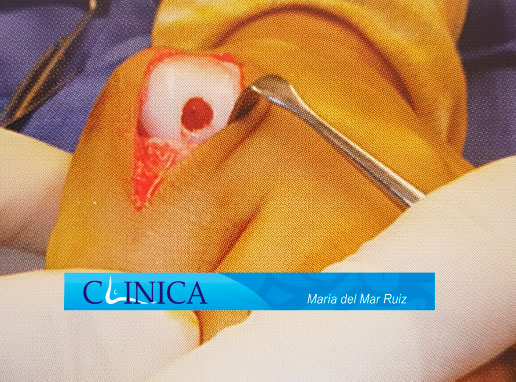
Imágenes intraoperatorias de artrosis degenerativa en la articulación metatarsofalángica del dedo gordo del pie
Otras causas corresponden con la forma de la cabeza del metatarsiano que si es aplanada o cuadrada predispone al hallux rigidus. Así mismo se han descrito una gran variedad de causas: un primer metatarsiano largo y a veces corto, o elevado, unos músculos intrínsecos tensos, el pie plano o retropie en pronación , la osteocondritis, la articulación metatarsofalángica plana, hallux valgus interfalángico, antecedentes familiares, acortamiento de la musculatura posterior de la pantorrilla, como es el acortamiento de los gemelos o gastrocsoleo, un flexor largo del hallux tenso, etc.
Otros autores definen la elevación estructural o fija y funcional o flexible del primer metatarsiano. Se cree que ambos trastornos llevan a una flexión dorsal limitada de la primera articulación metatarsofalángica, hay una elevación fija del primer metatarsiano independientemente de que esté apoyado o no en el suelo. Ésta elevación puede producirse a cualquier nivel a lo largo del primer radio, es decir, en la articulación metatarsocuneiforme, en la cuneiformenavicular o en la astragalonavicular.
A medida que el primer metatarsiano se eleva, el primer dedo compacta la articulación, interfiere en la superficie dorsal de la articulación, lo que limita la movilidad. Algunos autores confirmaron en sus estudios que no hay ninguna diferencia ni relación causa-efecto entre la elevación media del primer metatarsiano y la formación de un hallux rigidus.
Exploración física y evaluación radiográfica del Hallux Limitus y Hallux Rigidus.
El paciente con hallux rigidus suele quejarse de rigidez al caminar y dolor localizado en la primera articulación metatarsofalángica, que se agrava al andar y permanecer de pie, y se calma y se alivia con el reposo.
La exploración física puede revelar diversos signos, desde un engrosamiento sinovial leve al principio del proceso, a una hipertrofia ósea significativa y la formación de osteofitos en la enfermedad avanzada. La observación clásica es la limitación o falta de flexión dorsal en la articulación metatarsofalángica, que puede ir acompañada de una hiperextensión en la articulación interfalángica para compensar la falta de movilidad. Podemos palpar fácilmente una cresta ósea prominente sobre la región dorsal de la cabeza del primer metatarsiano y la región dorsal de la base de la falange proximal, que si roza con el calzado puede producir irritaciones a este nivel. Debido a la falta de movilidad, a menudo el paciente dirige el peso hacia la zona externa del pie para minimizar la flexión dorsal de la primera articulación metatarsofalángica. El hormigueo, la parestesia o el signo de Tinel positivo sobre el nervio digital dorsal en el primer espacio interdigital, pueden aparecer por la compresión contra el osteofito dorsolateral.
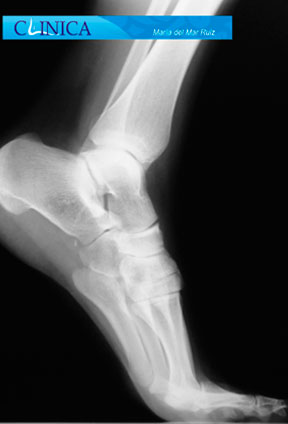
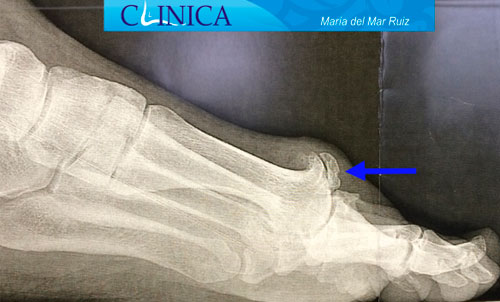
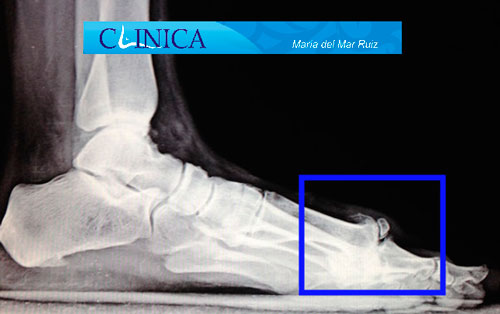
Radiografías de Hallux Rigidus en diferentes estadios evolutivos
Para evaluar el pie con hallux rigidus lo habitual es obtener radiografías en carga anteroposterior, lateral, y de los sesamoideos. En las radiografías podemos observar los osteofitos, quistes subcondrales y la esclerosis en la cabeza del primer metatarsiano, así como el ensanchamiento de la base de la falange proximal y la hipertrofia de los sesamoideos. La formación de estos osteofitos que vemos en la radiografía AP, a menudo suelen darse en la cara lateral y medial del primer metatarsiano. En la radiografía lateral de los casos avanzados se observa un osteofito dorsal que puede imitar a una cera goteando de una vela.
La valoración de los sesamoideos es importante en la planificación del tratamiento quirúrgico por lo que la ecografía nos mostrará si estos tienen movilidad o están anquilosados, así como signos inflamatorios o derrame intraarticular.
Tratamiento Conservador del Hallux Limitus y Hallux Rigidus.
Empezaremos el tratamiento conservador dependiendo de los síntomas del paciente y de la magnitud del proceso degenerativo de la articulación. En la fase inicial se puede tratar con AINEs, ya que está caracterizada por irritación de la sinovial, y una suela rígida para reducir el movimiento de la articulación.
También se pueden realizar ortesis a medida por el podólogo para aliviar el dolor y en el calzado una suela con una extensión de Morton. Pueden ayudar en el arco de movilidad los calzados que tienen la suela de tipo balancín, ya que el movimiento se hace a través del calzado y no del pie. La puntera del calzado ha de ser amplia para que no rocen las exóstosis dorsales, y el tacón debe ser bajo.
También se pueden poner vendajes para limitar la movilidad y reducir el dolor. En ocasiones se puede realizar inyecciones intraarticulares de esteroides para proporcionar un alivio temporal, pero las inyecciones repetidas pueden acelerar el proceso degenerativo. Las inyecciones de PRP (factores de crecimiento) intraarticulares para reducir la inflamación son ideales para reducir el dolor y sin ningún efecto secundario.
Cuando los síntomas limitan la vida del paciente está recomendado el tratamiento quirúrgico con muy buenos resultados.
La aplicación de láser terapéutico Clase IV es un tratamiento efectivo. La Terapia K-Laser es una herramienta ideal para tratar un gran número de patologías, desde la bioestimulación de los tejidos dañados a proporcionar un alivio inmediato del dolor en un tiempo corto de tratamiento, debido a la elevada potencia y la facilidad de aplicación. La laserterapia es una modalidad de tratamiento no invasivo, seguro y efectivo donde la luz se emplea para aliviar el dolor, reducir la inflamación, y estimular la cicatrización de heridas y curación de tejidos blandos.
Tratamiento Quirúrgico del Hallux Limitus y Hallux Rigidus.
Existen muchas alternativas quirúrgicas en el tratamiento quirúrgico del hallux rigidus, todas basadas en consideraciones de la anatomía que presenta el paciente, los cambios patológicos, la severidad de la artritis y la edad del paciente. Las necesidades del paciente para sus actividades y el calzado influirán en la decisión del tipo de cirugía.
La queilectomía, con o sin osteotomía de la base de la falange proximal (procedimiento de Moberg) es la operación más predecible para la corrección del hallux rigidus. Para tratar los casos más severos de artritis se pueden realizar artrodesis frecuentemente y también tiene excelentes resultados la artroplastia de interposición.
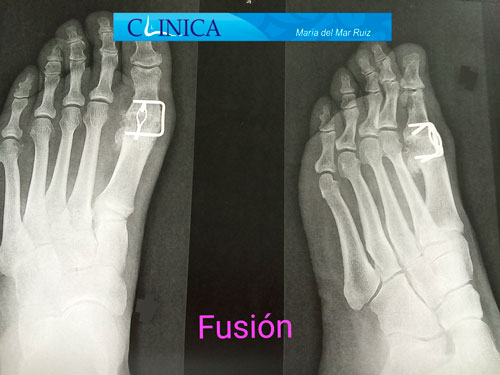
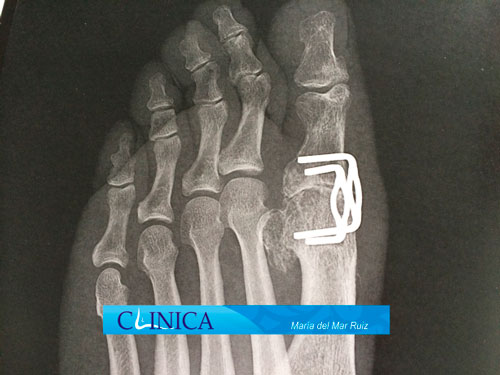
Artrodesis de la articulación en los casos avanzados
A pesar de realizar esfuerzos para solucionar el problema mediante implantes, se logran menos resultados deseables que con cualquier artroplastia. La artrodesis continúa siendo el pilar del tratamiento en el manejo de la artritis asociada a una deformidad severa o en aquellos casos en los cuales se han realizado otros procedimientos de rescate en el pie simultáneamente.
Ocasionalmente se puede hacer una osteotomía del primer metatarsiano y tiene muchísimas ventajas. La elevación del primer metatarsiano puede no tener un papel significativo en la patogenia del hallux rigidus. No obstante, existe una correlación muy evidente entre metatarsus elevatus y los grados severos de ellos rigidus. En tales casos la elevación del primer metatarsiano puede ser secundaria a la contractura severa de los músculos intrínsecos y a la retracción de la placa plantar.
Otras deformidades requieren más cuidado en la decisión acerca del procedimiento elegir. Independientemente de la extensión de la deformidad, una artrodesis de la articulación metatarsofalángica no será exitosa en un paciente con un primer metatarsiano fijo elevado y una hiperextensión de la articulación interfalángica. El resultado será solo crear una carga adicional a la articulación interfalángica, causando dolor y luxación adicional.
Por otro lado, debemos evaluar cómo están los y sesamoideos y preguntarnos si tienen artritis entre ellos y la cabeza metatarsiana. Para esto es útil realizar una prueba de compresión o test de fricción y comprobar si hay dolor en ellos; aunque los cambios radiográficos degenerativos sean mínimos si existe dolor la queilectomía no funcionará.
Entre las muchas técnicas que nos pueden ayudar a corregir el hallux rigidus están:
- Queilectomía.
- Osteotomía falángica proximal o Moberg.
- La artroplastia por escisión.
- La artroplastia por escisión con interposicion de partes blandas.
- La técnica de Valenti .
- Osteotomías del primer metatarsiano.
- Artrodesis de la articulación metatarsofalángica.
- Artroplastia de la articulación metatarsofalángica con implante
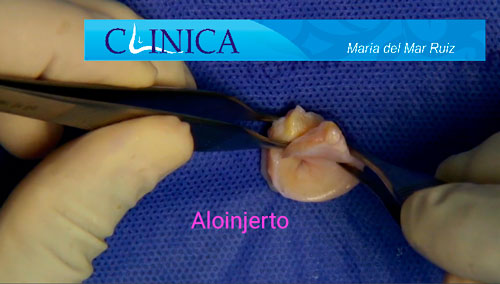
- Artroplastia con interposición de distintos injertos osteocondrales, como pueden ser el cartílago sintético o el menisco autólogo.
La fijación y estabilidad de esta articulación dependerá del estado del hueso, edad del paciente y de la patología subyacente. El cirujano podólogo elegirá la fijación más adecuada para cada paciente.
El posoperatorio requerirá un vendaje y un calzado quirúrgico hasta la resolución de la técnica que se haya adecuado al paciente, pero en cualquier caso la deambulación es inmediata e indolora para el paciente. Usar tacones elevados puede ser más difícil después de la fusión del dedo gordo del pie.
Los resultados generalmente son bastante satisfactorios. La mayoría de los pacientes pueden realizar ejercicios, correr y usar la mayoría de los calzados con comodidad.
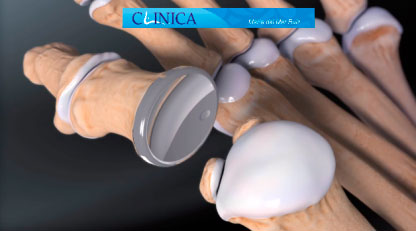
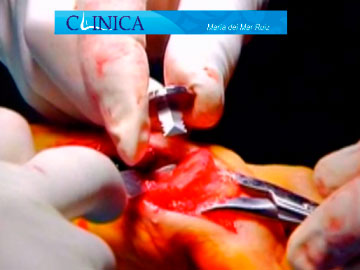
Implante en un paciente con artrosis avanzada (Foto 1 de Arthrex)
Pacientes Intervenidos del Hallux Limitus y Hallux Rigidus.
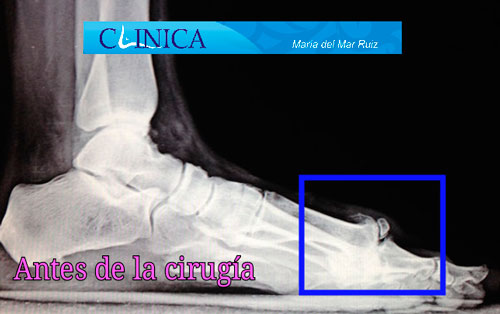
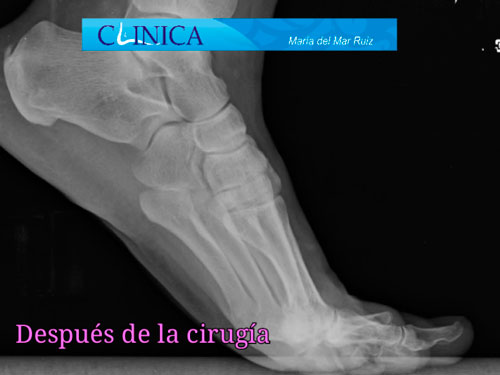
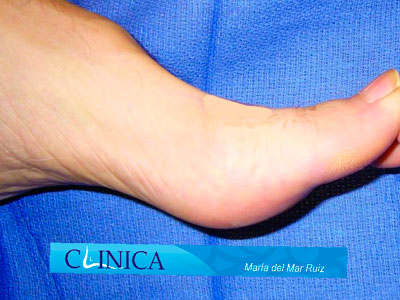
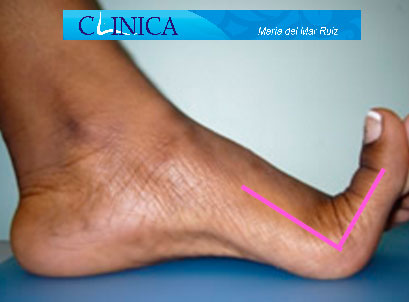
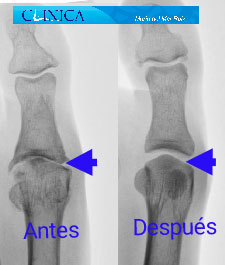
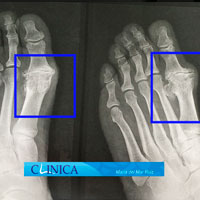
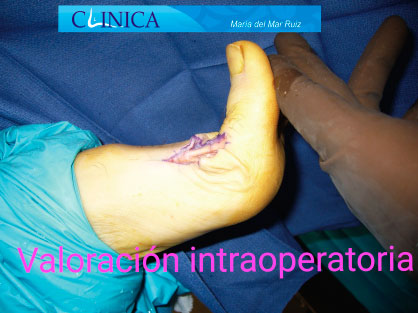
Antes y después de la cirugía del hallux rigidus en la que vemos cómo se ha conseguido restaurar la movilidad de la articulación
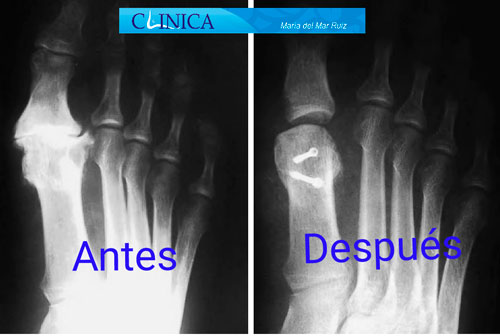
El espacio articular se ha restablecido después de la cirugía